|
Getting your Trinity Audio player ready...
|
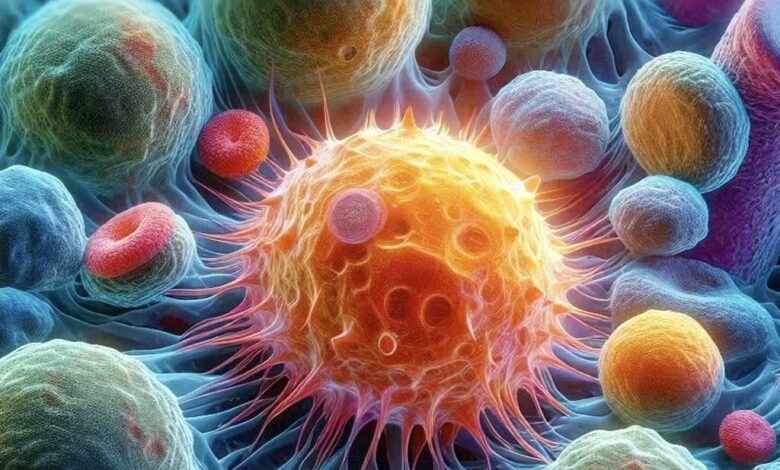
I retrovirus endogeni umani (Human Endogenous RetroViruses, HERV) rappresentano uno degli argomenti più affascinanti e complessi della biologia moderna, perché si collocano al confine tra genetica, virologia, immunologia, evoluzione e medicina.
Cosa sono i retrovirus endogeni umani (HERV)
I retrovirus endogeni sono sequenze genetiche virali presenti stabilmente nel DNA umano.
Derivano da antiche infezioni da parte di retrovirus che, milioni di anni fa, infettarono cellule germinali (ovuli o spermatozoi) dei nostri antenati.
A differenza dei comuni virus:
- non sono “esterni”;
- sono diventati parte integrante del nostro genoma;
- vengono trasmessi ereditariamente da una generazione all’altra.
Si stima che circa l’8% del genoma umano derivi da sequenze retrovirali antiche.
Per comprendere la portata del fenomeno:
- il DNA codificante per proteine umane rappresenta circa l’1-2% del genoma;
- le sequenze di origine virale occupano una quota molto più ampia.
Come funzionano i retrovirus
I retrovirus possiedono RNA come materiale genetico.
Quando infettano una cellula:
- convertono l’RNA in DNA tramite l’enzima trascrittasi inversa;
- integrano questo DNA nel genoma dell’ospite;
- il DNA virale integrato prende il nome di provirus.
Se l’integrazione avviene nelle cellule germinali, il provirus può essere ereditato.
Con il tempo:
- la maggior parte di queste sequenze si è mutata;
- molti HERV sono inattivi;
- alcuni mantengono attività biologica.
Struttura tipica di un HERV
La struttura tipica di un Retrovirus Endogeno Umano (HERV) ricalca quella di un retrovirus esogeno, ma è integrata nel genoma umano. Essa è costituita da geni codificanti fondamentali, racchiusi tra due sequenze regolatorie chiamate LTR (Long Terminal Repeats).
Elementi costitutivi principali:
- LTR (Long Terminal Repeats): Sono sequenze identiche situate alle due estremità (5′ e 3′) del provirus. Queste sequenze sono essenziali per l’integrazione del virus nel DNA ospite e agiscono come promotori per la trascrizione dei geni virali.
- Geni Strutturali (interni):
- gag (Group-specific antigen): Codifica per le proteine strutturali del capside virale.
- pol (Polymerase): Codifica per gli enzimi fondamentali, tra cui la trascrittasi inversa, necessaria per convertire l’RNA virale in DNA, e la integrasi.
- env (Envelope): Codifica per le proteine del pericapside (o envelope), inclusa la proteina transmembrana responsabile dell’interazione con la cellula ospite, come la sincizina (in particolare Syncytin-1 e 2).
Caratteristiche salienti:
- Molte sequenze sono frammentate o mutate, ma alcune possono ancora:
- produrre RNA;
- sintetizzare proteine;
- influenzare geni vicini.
- Struttura provirale: A causa di mutazioni o delezioni accumulate durante l’evoluzione, la maggior parte degli HERV non è in grado di produrre particelle virali infettive, risultando quindi “difettivi” o “fossili molecolari”.
- Costituzione del genoma: Rappresentano circa l’8% del genoma umano.
- Esempi: HERV-K (il più recente e talvolta attivo), HERV-W (coinvolto nello sviluppo placentare)
Gli HERV sono “spazzatura genetica”?
Per decenni sono stati considerati “junk DNA”.
Oggi sappiamo che questa visione è troppo semplicistica.
Gli HERV possono:
- regolare l’espressione genica;
- modulare il sistema immunitario;
- influenzare lo sviluppo embrionale;
- contribuire alla plasticità evolutiva;
- partecipare a processi patologici.
Ruolo evolutivo dei retrovirus endogeni
Uno degli aspetti più straordinari è che alcuni HERV sono stati “cooptati” dall’evoluzione umana.
Esempio fondamentale: la placenta
Alcune proteine derivate da geni retrovirali (sincitine) sono essenziali per:
- formazione della placenta;
- fusione cellulare del trofoblasto;
- immunotolleranza materno-fetale.
Le sincitine derivano da antichi geni env retrovirali.
Senza questa “appropriazione evolutiva” dei retrovirus, probabilmente i mammiferi placentati non si sarebbero evoluti come li conosciamo.
Come possono agire gli HERV nelle patologie
Il problema nasce quando alcune sequenze diventano:
- riattivate;
- deregolate;
- iperespresse.
Questo può avvenire per:
- infiammazione cronica;
- infezioni virali;
- stress ossidativo;
- alterazioni epigenetiche;
- invecchiamento;
- esposizioni ambientali;
- squilibri immunitari.
Principali meccanismi patologici ipotizzati
- Attivazione immunitaria cronica
Gli RNA o le proteine HERV possono essere riconosciuti come “estranei”.
Questo può:
- attivare citochine infiammatorie;
- stimolare interferoni;
- mantenere infiammazione cronica;
- favorire autoimmunità.
- Mimetismo molecolare
Alcune proteine HERV somigliano a proteine umane.
Il sistema immunitario può:
- attaccare gli HERV;
- colpire accidentalmente tessuti dell’organismo.
Meccanismo implicato in varie malattie autoimmuni.
- Alterazione dell’espressione genica
Le sequenze LTR possono funzionare come:
- promotori;
- enhancer;
- regolatori trascrizionali.
Possono quindi:
- attivare geni oncogeni;
- silenziare geni protettivi;
- modificare reti genetiche.
- Neuroinfiammazione
Alcuni HERV sembrano coinvolti nell’attivazione di:
- microglia;
- astrociti;
- processi neurodegenerativi.
HERV e malattie neurologiche
Sclerosi multipla (SM)
È uno dei campi più studiati.
Particolare attenzione è rivolta a:
- HERV-W;
- proteina ENV di HERV-W.
Possibili effetti:
- attivazione microgliale;
- danno oligodendrocitario;
- demielinizzazione;
- neuroinfiammazione cronica.
Alcuni studi mostrano correlazioni tra attività HERV-W e severità della SM, ma il rapporto causale non è ancora definitivamente provato.
SLA (Sclerosi Laterale Amiotrofica)
È stato osservato un aumento di:
- HERV-K;
- trascritti retrovirali;
- proteine ENV.
Ipotesi:
- tossicità neuronale;
- stress cellulare;
- neurodegenerazione motoneuronale.
Disturbi neuropsichiatrici
Sono stati studiati collegamenti con:
- schizofrenia;
- disturbo bipolare;
- autismo;
- depressione maggiore.
Qui il quadro è ancora molto controverso.
Probabilmente gli HERV non sono causa unica, ma possono contribuire a:
- neuroinfiammazione;
- alterata connettività neuronale;
- vulnerabilità genetica.
HERV e tumori
Molti tumori mostrano riattivazione di HERV.
Sono stati osservati in:
- melanoma;
- carcinoma mammario;
- leucemie;
- tumori ovarici;
- tumori del colon;
- tumori prostatici.
Possibili ruoli
Promozione tumorale
Gli HERV possono:
- alterare regolazione genica;
- favorire proliferazione;
- aumentare instabilità genomica.
Bersagli immunoterapici
Paradossalmente, le proteine HERV possono diventare:
- antigeni tumorali;
- marcatori immunitari;
- target terapeutici.
Questo apre scenari interessanti per:
- vaccini antitumorali;
- immunoterapia;
- anticorpi monoclonali.
HERV e malattie autoimmuni
Sono stati studiati rapporti con:
- lupus;
- artrite reumatoide;
- diabete tipo 1;
- sindrome di Sjögren;
- psoriasi.
Gli HERV potrebbero:
- amplificare infiammazione;
- rompere tolleranza immunitaria;
- mantenere autoattivazione immune.
HERV e infezioni virali moderne
Alcuni virus attuali possono riattivare HERV:
- Epstein-Barr virus (EBV);
- Herpesvirus;
- HIV;
- Cytomegalovirus;
- SARS-CoV-2 (in alcuni studi).
Questo è molto importante perché potrebbe creare:
- circuiti infiammatori persistenti;
- immunodisregolazione;
- effetti post-virali.
HERV e COVID-19
Durante e dopo la pandemia sono emersi studi su:
- attivazione di HERV-W;
- aumento marcatori infiammatori;
- correlazioni con Long COVID.
Sono state ipotizzate associazioni con:
- neuroinfiammazione;
- fatigue cronica;
- disturbi cognitivi;
- disfunzioni immunitarie.
Tuttavia:
- i dati sono ancora preliminari;
- non esistono conclusioni definitive.
Importanza epigenetica
Normalmente gli HERV sono mantenuti “silenti” tramite:
- metilazione del DNA;
- modifiche istoniche;
- meccanismi epigenetici repressivi.
Quando questi sistemi falliscono:
- gli HERV possono riaccendersi;
- aumenta instabilità biologica.
Questo collega gli HERV a:
- aging;
- infiammazione cronica;
- stress ambientale;
- tossicità metabolica.
HERV e microbiota
Campo emergente molto interessante.
Il microbiota intestinale potrebbe influenzare l’espressione degli HERV attraverso:
- metaboliti microbici;
- infiammazione sistemica;
- modulazione immunitaria;
- regolazione epigenetica.
Gli acidi grassi a catena corta (SCFA), che ben conosci nel tuo lavoro divulgativo su Ama per Bene, potrebbero avere effetti indiretti sulla regolazione epigenetica anche degli HERV.
È un settore ancora in forte sviluppo.
Gli HERV sono causa o conseguenza?
Questa è la domanda centrale.
Nella maggior parte delle patologie:
- non è chiaro se siano causa primaria;
- potrebbero essere amplificatori di malattia;
- potrebbero essere marcatori biologici;
- oppure partecipare attivamente alla progressione patologica.
Molti ricercatori ritengono che:
- gli HERV agiscano come modulatori biologici;
- entrino in gioco soprattutto in soggetti geneticamente predisposti;
- interagiscano con ambiente, infezioni e immunità.
Possibili terapie future
Le strategie studiate comprendono:
Antiretrovirali
Farmaci usati contro HIV potrebbero ridurre attività HERV in alcuni contesti.
Anticorpi monoclonali
Soprattutto contro proteine ENV patologiche.
Terapie epigenetiche
Per “risilenziare” sequenze HERV.
Immunoterapia oncologica
Uso degli antigeni HERV come bersagli tumorali.
Aspetti controversi e cautela scientifica
Gli HERV sono diventati terreno fertile per:
- speculazioni;
- pseudoscienza;
- interpretazioni complottistiche.
È importante distinguere:
✔ evidenze sperimentali reali
✔ ipotesi plausibili
✔ correlazioni statistiche
✘ conclusioni non dimostrate.
Molti risultati sono ancora:
- preliminari;
- non definitivi;
- difficili da interpretare.
In sintesi
I retrovirus endogeni umani:
- sono antichi virus integrati nel nostro DNA;
- costituiscono una parte significativa del genoma;
- hanno avuto un ruolo importante nell’evoluzione;
- partecipano alla regolazione biologica;
- possono essere coinvolti in infiammazione, autoimmunità, neurodegenerazione e tumori;
- rappresentano un importante settore di ricerca biomedica moderna.
La visione attuale non è più:
“DNA inutile”
ma piuttosto:
“elementi genetici dinamici con potenziale biologico profondo”. E probabilmente nei prossimi anni comprenderemo molto meglio il loro rapporto con
- epigenetica;
- microbiota;
- immunità;
- aging;
- medicina personalizzata.
Uno dei grossi problemi con l’HIV è stato la mimicria molecolare. E’ possibile che anche con gli HERV si possa riproporre la stessa cosa, ma nel caso degli HERV, la situazione è ancora più complessa, perché gli HERV fanno già parte del nostro genoma.
Prima di tutto: cos’è la mimicria molecolare
La mimicria molecolare avviene quando:
- una proteina virale;
- o un frammento antigenico;
somiglia strutturalmente a una proteina dell’organismo umano.
Il sistema immunitario:
- attacca il patogeno;
- ma finisce per riconoscere anche tessuti propri;
- innescando autoimmunità.
Nell’HIV perché era un problema enorme
Con l’HIV furono osservati vari fenomeni di cross-reattività:
- anticorpi contro HIV che reagivano con antigeni umani;
- attivazione immunitaria cronica;
- distruzione indiretta di tessuti;
- autoanticorpi;
- disregolazione immunitaria persistente.
Inoltre l’HIV:
- integra il proprio genoma;
- altera profondamente l’immunità;
- induce attivazione policlonale dei linfociti.
Tutto questo amplificava il rischio autoimmune.
Con gli HERV il problema è persino più “ambiguo”
Perché gli HERV:
- non sono completamente “estranei”;
- appartengono al nostro DNA;
- ma possono produrre proteine percepite come semi-self o neoantigeni.
Questa è una situazione immunologicamente delicatissima.
Come potrebbe avvenire la mimicria con gli HERV
Scenario possibile
- Uno stimolo (virus, infiammazione, stress, tossine, epigenetica alterata) riattiva un HERV.
- L’HERV produce:
- RNA;
- peptidi;
- proteine ENV.
- Il sistema immunitario riconosce queste strutture.
- Alcuni epitopi somigliano a:
- mielina;
- recettori neuronali;
- proteine sinaptiche;
- antigeni pancreatici;
- proteine articolari.
- Si genera cross-reattività autoimmune.
Nella sclerosi multipla è una delle ipotesi più forti
Particolarmente studiato:
- HERV-W;
- proteina ENV.
La ENV di HERV-W sembra:
- attivare TLR4 (Toll Like Receptor 4);
- stimolare microglia;
- aumentare citochine infiammatorie;
- danneggiare oligodendrociti.
Ma si sospetta anche:
- cross-reattività con componenti della mielina;
- mantenimento dell’autoaggressione.
Quindi il danno potrebbe essere duplice:
- Tossicità infiammatoria diretta
- Mimicria molecolare autoimmune
Differenza cruciale rispetto all’HIV
Con HIV:
- il sistema immunitario combatte un virus esterno.
Con HERV:
- combatte qualcosa prodotto dal proprio genoma.
Questo può:
- rompere la tolleranza immunitaria;
- alterare il riconoscimento self/non-self;
- creare autoimmunità cronica a bassa intensità.
Un aspetto molto importante: la “neo-espressione”
Molti HERV normalmente sono silenziati.
Quando si riattivano:
- il sistema immunitario può considerarli “nuovi”;
- perché non li aveva mai visti espressi in quel tessuto o in quella quantità.
Quindi:
- anche essendo endogeni,
- possono comportarsi immunologicamente come antigeni anomali.
Il ruolo di Epstein-Barr Virus (EBV)
Qui il quadro diventa estremamente interessante.
Molti ricercatori pensano che:
Epstein-Barr virus possa:
- infettare linfociti B;
- alterare controllo epigenetico;
- riattivare HERV;
- amplificare mimicria molecolare.
Nella sclerosi multipla si ipotizza una catena del tipo:
EBV → riattivazione HERV → neuroinfiammazione → autoimmunità.
Non è ancora dimostrato definitivamente, ma il modello è biologicamente plausibile.
Perché gli HERV sono potenzialmente molto pericolosi dal punto di vista immunitario
Perché si trovano in una “zona grigia”:
| Caratteristica | Conseguenza |
| Origine virale | Possono attivare immunità |
| Presenza nel DNA umano | Possono rompere tolleranza |
| Espressione tessuto-specifica | Possono colpire organi specifici |
| Regolazione epigenetica | Sensibili ad ambiente e infiammazione |
| Somiglianza col self | Possibile autoimmunità |
Il grande problema scientifico
Dimostrare la mimicria molecolare è difficilissimo.
Bisogna dimostrare:
- espressione reale dell’HERV;
- presenza della proteina;
- risposta immunitaria specifica;
- cross-reattività col tessuto umano;
- nesso causale con la malattia.
Molti studi mostrano:
- correlazioni;
- associazioni;
- aumento di anticorpi.
Molto meno numerosi sono quelli che dimostrano:
- causalità diretta.
Un altro punto fondamentale: immunosenescenza e inflammaging
Con l’età:
- il controllo epigenetico peggiora;
- aumenta infiammazione cronica;
- diminuisce efficienza immunitaria.
Questo potrebbe:
- favorire riattivazione HERV;
- aumentare autoimmunità;
- contribuire a neurodegenerazione.
È un campo di enorme interesse nella medicina dell’invecchiamento.
Collegamento con microbiota e permeabilità intestinale
Alcuni ricercatori ipotizzano che:
- disbiosi;
- endotossine;
- LPS batterici;
- permeabilità intestinale aumentata;
possano favorire:
- attivazione immunitaria;
- derepressione epigenetica degli HERV;
- autoimmunità sistemica.
Questo crea un possibile asse:
microbiota → immunità → epigenetica → HERV → infiammazione cronica.
In sintesi
Sì, la mimicria molecolare è considerata uno dei meccanismi più plausibili attraverso cui gli HERV potrebbero contribuire a molte patologie, soprattutto:
- sclerosi multipla;
- lupus;
- artrite reumatoide;
- SLA;
- alcune encefaliti;
- disturbi neuroinfiammatori.
Ma rispetto all’HIV la situazione è ancora più sofisticata e difficile da interpretare, perché:
- gli HERV sono parte del nostro genoma;
- possono essere “silenti” per anni;
- possono riattivarsi;
- possono produrre antigeni “semi-self”;
- possono rompere la tolleranza immunitaria.
Per molti immunologi e neuroimmunologi moderni, gli HERV rappresentano uno dei possibili ponti biologici tra:
- genetica,
- ambiente,
- infezioni,
- epigenetica,
- microbiota,
- autoimmunità,
- neurodegenerazione.
Come l’alimentazione, attraverso il microbiota, può incidere sui fenomeni?
L’alimentazione potrebbe incidere in modo molto profondo sui fenomeni legati agli HERV, soprattutto indirettamente, attraverso:
- microbiota intestinale;
- permeabilità intestinale;
- immunità mucosale;
- infiammazione cronica;
- metabolismo epigenetico;
- stress ossidativo;
- asse intestino-cervello.
È un settore ancora in piena evoluzione scientifica, ma il modello biologico che sta emergendo è molto coerente.
Il concetto centrale
Gli HERV normalmente sono:
- silenziati;
- controllati epigeneticamente;
- mantenuti in stato “quiescente”.
Molti fattori possono però favorirne la riattivazione:
- infiammazione cronica;
- stress ossidativo;
- infezioni;
- citochine;
- alterazioni epigenetiche;
- disfunzione immunitaria.
Ed è qui che entra in gioco il microbiota.
L’intestino come centro immunologico
Circa il 70% del sistema immunitario è associato all’intestino.
Il microbiota:
- modula tolleranza immunitaria;
- produce metaboliti bioattivi;
- influenza citochine;
- regola cellule T regolatorie (Treg);
- controlla permeabilità intestinale;
- dialoga con cervello e sistema immunitario.
Quando il microbiota è in equilibrio:
- prevale un tono immunitario regolato.
Quando compare disbiosi:
- aumenta attivazione immunitaria;
- aumenta infiammazione sistemica;
- aumenta stress ossidativo;
- peggiora controllo epigenetico.
Tutto ciò potrebbe favorire anche la derepressione degli HERV.
Il ruolo dell’infiammazione cronica di basso grado
Molti pattern alimentari occidentali favoriscono:
- endotossiemia metabolica;
- aumento LPS batterici;
- infiammazione subclinica cronica;
- attivazione NF-kB;
- aumento TNF-α;
- aumento IL-6;
- aumento interferoni.
Queste molecole infiammatorie possono:
- attivare trascrizione di HERV;
- stimolare LTR retrovirali;
- aumentare espressione di proteine ENV.
La permeabilità intestinale (“leaky gut”)
Quando la barriera intestinale si altera:
- passano endotossine;
- antigeni alimentari;
- frammenti microbici;
- metaboliti infiammatori.
Questo mantiene:
- immunoattivazione cronica;
- autoimmunità;
- neuroinfiammazione.
In un soggetto predisposto:
- il sistema immunitario può diventare più reattivo anche verso HERV riattivati.
Gli SCFA (acidi grassi a catena corta)
Qui entriamo in un tema molto importante anche per il tuo lavoro divulgativo su Ama per Bene.
Gli SCFA principali sono:
- butirrato;
- propionato;
- acetato.
Derivano dalla fermentazione delle fibre da parte del microbiota.
Perché sono così importanti
Gli SCFA:
- Nutrono il colon
Specialmente il butirrato.
- Riducono infiammazione
Favoriscono Treg e immunotolleranza.
- Migliorano barriera intestinale
Riducendo permeabilità.
- Modulano epigenetica
Ed è qui il punto cruciale.
Butirrato e regolazione epigenetica
Il butirrato è un potente:
- modulatore epigenetico;
- inibitore HDAC (istone deacetilasi).
Questo significa che può modificare:
- espressione genica;
- silenziamento trascrizionale;
- risposta immunitaria.
Gli HERV sono fortemente controllati da meccanismi epigenetici.
Quindi il microbiota, tramite SCFA, potrebbe influenzare:
- il grado di silenziamento o riattivazione HERV;
- la risposta immunitaria agli HERV;
- la neuroinfiammazione.
Silenziamento degli HERV
I virus endogeni umani – si è detto – sono frammenti virali integrati nel genoma che, nella maggior parte dei casi, rimangono silenti. Tuttavia, alcune proteine prodotte da questi segmenti possono riattivarsi in condizioni patologiche, come tumori o malattie autoimmuni. In questo caso, è da valutare il “silenziamento” degli HERV.
Il “silenziamento” degli HERV può avvenire attraverso meccanismi naturali che il nostro corpo usa per tenerli a bada o tramite strategie terapeutiche innovative attualmente in fase di studio. Poiché gli HERV sono parte integrante del DNA, non possono essere “eliminati” come un’infezione comune, ma la loro attività può essere modulata.
- Meccanismi Epigenetici (Naturali e/o Farmacologici)
Il corpo mantiene gli HERV silenti principalmente attraverso l’epigenetica, ovvero modifiche che non cambiano la sequenza del DNA ma “chiudono” l’accesso ai geni:
- Metilazione del DNA: Gli enzimi DNA metiltransferasi (DNMT) aggiungono gruppi metilici alle isole CpG nei promotori LTR degli HERV. Questa modifica è il pilastro della repressione a lungo termine.
- Modificazioni Istoniche Repressive: Gli istoni subiscono deacetilazione e specifiche metilazioni (come la trimetilazione di H3K9 o H3K27). Tali modifiche richiamano proteine che compattano il DNA in eterocromatina.
- Fattori di restrizione KRAB-ZFP/KAP1: Le proteine a dita di zinco KRAB riconoscono sequenze specifiche degli HERV. Esse reclutano il corepressore KAP1 (TRIM28), il quale fa da impalcatura per gli enzimi che modificano istoni e DNA.
- Silenziamento Post-Trascrizionale (RNA interference): Se una minima quota di HERV sfugge al blocco nucleare e viene trascritta, piccoli RNA non codificanti (come i piRNA o i miRNA) possono degradare l’RNA virale nel citoplasma, impedendone la traduzione.
- Prospettive future: Si stanno studiando piccole molecole in grado di potenziare questi processi di metilazione per ripristinare il silenziamento in caso di malattie.
- Immunoterapia e Anticorpi Monoclonali
Invece di silenziare il gene alla radice, questa strategia blocca le proteine tossiche prodotte dagli HERV quando si riattivano.
- Temelimab (GNbAC1): È un anticorpo monoclonale studiato specificamente per la sclerosi multipla. Colpisce la proteina d’involucro (Env) di HERV-W, impedendole di causare infiammazione e danni alla mielina.
- Anticorpi Neutralizzanti: Utilizzati in ricerca per bloccare le particelle simil-virali prodotte da HERV-K che contribuiscono all’invecchiamento cellulare.
- Farmaci Antiretrovirali (ART)
Sebbene gli HERV siano già integrati nel genoma, alcuni farmaci usati per l’HIV possono interferire con la loro replicazione o espressione:
- Inibitori della trascrittasi inversa: Farmaci come l’Efavirenz hanno mostrato in vitro la capacità di ridurre l’espressione di HERV-W.
- Inibitori dell’integrasi: Sebbene l’efficacia clinica sia ancora dibattuta (es. studi su Raltegravir per la SM), si ipotizza che possano limitare nuovi inserimenti o l’attività di alcune varianti di HERV-K.
- Tecnologie di Editing Genetico (CRISPR)
La frontiera più avanzata è l’uso di CRISPR-Cas9 o della sua variante “silente” dCas9:
- Questi strumenti possono essere programmati per individuare sequenze specifiche di HERV e reclutare repressori epigenetici direttamente su di esse, “spegnendole” in modo mirato senza tagliare il DNA.
Il “silenziamento” degli HERV non è una scelta tra trascrizionale o epigenetico, poiché il silenziamento epigenetico è il meccanismo biologico che determina il silenziamento trascrizionale. I due termini descrivono lo stesso fenomeno a livelli diversi: l’epigenetica rappresenta il mezzo chimico-strutturale, mentre il blocco della trascrizione è il risultato funzionale. Il legame tra i due meccanismi si può così sintetizzare:
- livello epigenetico (la causa): cellule e tessuti utilizzano marcatori chimici per condensare la cromatina. Questo rende i loci degli HERV fisicamente inaccessibili.
- livello trascrizionale (l’effetto): A causa della chiusura della cromatina, la RNA polimerasi e i fattori di trascrizione non possono legarsi al promotore (le sequenze LTR degli HERV). Di conseguenza, la trascrizione del genoma virale in RNA viene bloccata.
Quando si verifica uno stress cellulare, l’invecchiamento o lo sviluppo di tumori, si assiste spesso a un “rimodellamento epigenetico”. Questo sblocca il controllo chimico, portando all’attivazione e alla riattivazione trascrizionale degli HERV.
Attenzione: la situazione è complessa
Qui serve prudenza scientifica.
Gli effetti epigenetici non sono sempre:
- lineari;
- prevedibili;
- uguali in tutti i tessuti.
In alcuni modelli sperimentali:
- certe modifiche epigenetiche possono persino aumentare trascrizione di alcuni HERV.
Quindi non esiste:
“SCFA = sempre riduzione HERV”.
Ma in generale:
- un microbiota eubiotico tende a favorire regolazione immunitaria ed epigenetica più stabile.
Dieta occidentale e rischio biologico
Una dieta:
- ultraprocessata;
- povera di fibre;
- ricca di zuccheri;
- ricca di grassi ossidati;
- povera di polifenoli;
può favorire:
| Effetto | Possibile conseguenza | ||
| Disbiosi | Alterazione immunitaria | ||
| Riduzione SCFA | Peggior controllo epigenetico | ||
| Aumento permeabilità | Endotossiemia | ||
| Infiammazione cronica | Attivazione HERV | ||
| Stress ossidativo | Instabilità genomica | ||
Polifenoli e composti bioattivi
Molti composti alimentari hanno attività:
- antinfiammatoria;
- antiossidante;
- epigenetica.
Esempi:
- resveratrolo;
- quercetina;
- catechine;
- curcumina;
- sulforafano.
Possono:
- modulare NF-kB;
- ridurre citochine;
- influenzare metilazione DNA;
- migliorare resilienza cellulare.
Potenzialmente:
- potrebbero contribuire indirettamente a mantenere silenziati HERV patologici.
Il ruolo del sistema immunitario intestinale
Il GALT (Gut Associated Lymphoid Tissue):
- educa il sistema immunitario;
- distingue tolleranza da aggressione;
- modula autoimmunità.
Una cattiva alimentazione può:
- alterare questo equilibrio;
- favorire iperreattività autoimmune;
- aumentare fenomeni di mimicria molecolare.
Asse intestino-cervello-HERV
Uno dei campi più promettenti riguarda:
microbiota → neuroinfiammazione → HERV → neurodegenerazione.
La disbiosi potrebbe:
- aumentare citochine;
- alterare barriera ematoencefalica;
- attivare microglia;
- favorire espressione HERV nel SNC.
Questo viene studiato soprattutto in:
- sclerosi multipla;
- SLA;
- Parkinson;
- Alzheimer;
- Long COVID.
Alimentazione e silenziamento epigenetico
I meccanismi epigenetici dipendono anche dalla disponibilità di:
- folati;
- vitamina B12;
- colina;
- metionina;
- polifenoli;
- minerali;
- stato redox cellulare.
Questi nutrienti partecipano a:
- metilazione DNA;
- controllo cromatina;
- stabilità genomica.
In teoria:
- una nutrizione adeguata potrebbe aiutare a mantenere maggiore stabilità epigenetica.
Modello integrato attuale
Molti ricercatori oggi immaginano un modello di questo tipo:
Alimentazione →
Microbiota →
Metaboliti →
Epigenetica →
Immunità →
Infiammazione →
Espressione HERV →
Autoimmunità / Neuroinfiammazione.
Ma bisogna essere molto rigorosi
Ad oggi NON esiste evidenza che:
- una dieta “spenga” direttamente gli HERV;
- un alimento curi malattie HERV-correlate;
- i probiotici siano una terapia specifica.
Esistono però solide basi biologiche per pensare che:
- alimentazione;
- microbiota;
- infiammazione;
- epigenetica;
possano modulare il contesto biologico in cui gli HERV diventano rilevanti.
In sintesi pratica
Una alimentazione favorevole alla stabilità immunometabolica dovrebbe:
Favorire
- fibre vegetali;
- fermentati naturali ben tollerati;
- polifenoli;
- omega-3;
- alimenti minimamente processati;
- varietà vegetale;
- dieta mediterranea autentica.
Ridurre
- ultraprocessati;
- zuccheri raffinati;
- grassi ossidati;
- eccesso calorico;
- infiammazione metabolica cronica.
L’obiettivo biologico non è “bloccare gli HERV”, ma piuttosto: mantenere equilibrio immunitario, epigenetico e microbiotico tale da ridurre condizioni favorevoli alla loro deregolazione patologica.
Inizio modulo
Nel caso degli HERV — ma anche di molte patologie croniche moderne — il problema emerge soprattutto quando più sistemi di regolazione perdono stabilità contemporaneamente:
- barriera intestinale;
- microbiota;
- immunotolleranza;
- controllo epigenetico;
- metabolismo energetico;
- equilibrio ossido-riduttivo;
- ritmo circadiano;
- stress neuroendocrino.
Per questo motivo i consigli realmente sensati devono essere sistemici, non “miracolosi”.
- Ridurre l’infiammazione cronica di basso grado
Questo è probabilmente il punto più importante.
L’infiammazione persistente:
- altera epigenetica;
- destabilizza immunità;
- aumenta permeabilità intestinale;
- favorisce riattivazione di elementi retrovirali;
- accelera immunosenescenza.
Alimentazione favorevole
Il modello più coerente con le evidenze attuali resta una forma di: Dieta Mediterranea autentica ricca di:
- verdure;
- legumi;
- fibre;
- frutta moderata;
- erbe aromatiche;
- olio EVO;
- pesce;
- frutta secca;
- polifenoli.
Molto importante:
- qualità;
- varietà;
- densità fitochimica.
- Nutrire il microbiota corretto
Il microbiota sano non dipende solo dai probiotici. Dipende soprattutto dal “terreno metabolico”.
Fondamentali
Fibre fermentabili
Per produzione di SCFA.
Esempi:
- legumi;
- avena;
- orzo;
- cicoria;
- topinambur;
- carciofi;
- cipolla;
- aglio;
- porri;
- mele;
- semi.
Polifenoli
I polifenoli sono veri modulatori microbiotici.
Alimenti importanti:
- frutti di bosco;
- cacao amaro;
- tè verde;
- EVO;
- melograno;
- erbe aromatiche;
- uva rossa;
- olive.
Fermentati naturali
Se ben tollerati:
- yogurt naturale;
- kefir;
- crauti;
- miso;
- tempeh.
Ma senza fanatismi: non tutti li tollerano allo stesso modo.
- Proteggere la barriera intestinale
La permeabilità intestinale cronica può mantenere:
- endotossiemia;
- autoattivazione immunitaria;
- neuroinfiammazione.
Da limitare fortemente
- ultraprocessati;
- emulsionanti industriali;
- eccesso di alcool;
- eccesso zuccheri;
- eccesso grassi trans;
- ossidazione lipidica;
- abuso di additivi.
- Stabilità glicemica e metabolica
Le oscillazioni glicemiche importanti:
- aumentano stress ossidativo;
- attivano NF-kB;
- favoriscono citochine infiammatorie.
Molto utile:
- ridurre carico glicemico;
- aumentare sazietà fisiologica;
- evitare iperalimentazione continua.
- Ritmo circadiano
Spesso sottovalutatissimo.
Il sistema immunitario è fortemente circadiano.
Alterazioni croniche del ritmo:
- peggiorano microbiota;
- alterano melatonina;
- aumentano cortisolo;
- peggiorano epigenetica;
- favoriscono infiammazione.
Molto importante
- luce naturale mattutina;
- sonno regolare;
- evitare luce blu notturna intensa;
- pasti troppo tardivi;
- cronica deprivazione di sonno.
- Attività fisica
L’esercizio moderato:
- aumenta diversità microbiotica;
- migliora sensibilità insulinica;
- riduce infiammazione;
- aumenta miochine protettive;
- migliora funzione mitocondriale.
L’eccesso invece può:
- aumentare stress ossidativo;
- deprimere immunità.
Serve equilibrio.
- Gestione dello stress cronico
Il sistema nervoso influenza direttamente:
- microbiota;
- barriera intestinale;
- immunità;
- infiammazione.
Stress cronico persistente:
- altera asse HPA (Ipotalamo-Ipofisi-Surrene), principale sistema neuroendocrino di risposta allo stress;
- aumenta cortisolo;
- modifica microbiota;
- riduce Treg;
- aumenta permeabilità intestinale.
- Mitocondri e stress ossidativo
Molte condizioni neuroinfiammatorie mostrano:
- disfunzione mitocondriale;
- eccesso ROS;
- danno ossidativo.
Utili:
- alimenti ricchi di antiossidanti naturali;
- attività fisica moderata;
- sonno adeguato;
- riduzione tossici ambientali.
- Micronutrienti fondamentali
Alcuni nutrienti partecipano direttamente ai processi epigenetici e immunitari.
Particolarmente importanti
- folati;
- vitamina B12;
- vitamina D;
- magnesio;
- zinco;
- selenio;
- omega-3;
- colina.
Naturalmente ovvero senza derive da integrazione indiscriminata.
- Evitare estremismi alimentari
Uno dei rischi moderni è cadere in:
- diete ideologiche;
- eliminazioni massive;
- ossessioni salutistiche;
- restrizioni croniche inutili.
Queste possono:
- impoverire microbiota;
- aumentare stress;
- ridurre resilienza metabolica.
La resilienza biologica nasce spesso dalla:
- varietà;
- adattabilità;
- moderazione.
- Ambiente e tossici
Anche questo è cruciale.
Molti interferenti ambientali possono influenzare:
- epigenetica;
- immunità;
- microbiota.
Possibili fattori:
- pesticidi;
- metalli pesanti;
- microplastiche;
- inquinanti atmosferici;
- solventi;
- fumo.
- Invecchiamento e inflammaging
Con l’età:
- aumenta instabilità epigenetica;
- peggiora immunoregolazione;
- aumenta infiammazione cronica.
Per questo: la prevenzione precoce conta enormemente.
Il concetto più importante: resilienza biologica
Probabilmente il vero obiettivo non è: “controllare gli HERV”, ma creare condizioni biologiche dove:
- infiammazione sia contenuta;
- immunità sia regolata;
- microbiota sia diversificato;
- epigenetica sia stabile;
- metabolismo sia efficiente.
In un organismo resiliente:
- anche eventuali riattivazioni HERV potrebbero restare biologicamente irrilevanti.
Un punto molto importante: gli HERV come “modulatori biologici contestuali”.
Bisogna evitare due errori opposti:
- Errore 1: Negare completamente il possibile ruolo biologico degli HERV.
- Errore 2: Attribuire agli HERV ogni malattia moderna.
La realtà scientifica attuale è molto più sofisticata: gli HERV sembrano comportarsi come “modulatori biologici contestuali”. Essi diventano rilevanti soprattutto quando:
- genetica predisponente,
- ambiente,
- infezioni,
- metabolismo,
- immunità,
- microbiota,
- epigenetica
entrano in squilibrio contemporaneamente.
Ed è proprio qui che stile di vita e alimentazione possono avere un ruolo reale e plausibile.
Inizio modulo
Questo concetto è probabilmente uno dei cambiamenti più profondi della biologia moderna.
Ed è importante perché sposta la medicina da una visione lineare e monocausale a una visione dinamica, sistemica e contestuale.
Gli HERV sono un eccellente esempio di questo cambiamento.
Il vecchio paradigma: “una causa → una malattia”
Per molto tempo la medicina ha ragionato secondo schemi relativamente semplici:
| Causa | Effetto |
| Batterio | Infezione |
| Virus | Malattia |
| Gene mutato | Patologia |
| Carenza | Sintomo |
Questo modello funziona molto bene:
- nelle malattie acute;
- nelle infezioni classiche;
- nelle carenze nutrizionali severe;
- in molte malattie mendeliane.
Ma funziona molto meno bene nelle:
- malattie croniche;
- autoimmuni;
- neurodegenerative;
- metaboliche;
- multifattoriali.
Il nuovo paradigma: sistemi biologici complessi
Oggi sappiamo che molti processi patologici emergono da:
- reti biologiche;
- interazioni multilivello;
- feedback continui;
- soglie dinamiche;
- vulnerabilità cumulative.
Gli HERV sembrano inserirsi proprio qui.
Cosa significa “modulatori biologici contestuali”
Significa che gli HERV probabilmente:
- non causano direttamente la malattia;
- non sono semplici spettatori;
- ma modificano il comportamento biologico del sistema in determinati contesti.
Sono cioè:
- amplificatori,
- facilitatori,
- regolatori,
- sensitizzatori biologici.
Un’analogia utile
Immagina una brace sotto la cenere. La brace:
- da sola può restare silente per anni;
- ma in certe condizioni può riaccendersi.
Servono:
- ossigeno;
- vento;
- materiale infiammabile;
- siccità.
Gli HERV potrebbero comportarsi in modo simile. Non sempre producono malattia. Ma in presenza di:
- infiammazione;
- infezioni;
- disbiosi;
- stress;
- predisposizione genetica;
- immunosenescenza;
- alterazioni epigenetiche;
potrebbero contribuire a far “saltare” l’equilibrio.
Il concetto di soglia biologica
Molte patologie moderne probabilmente emergono quando si supera una certa soglia di instabilità.
Esempio semplificato:
| Fattore | Peso | ||
| Predisposizione genetica | + | ||
| Virus latenti | + | ||
| Disbiosi | + | ||
| Stress cronico | + | ||
| Tossici ambientali | + | ||
| Dieta infiammatoria | + | ||
| Alterazioni HERV | + | ||
Nessun fattore da solo basta.
Ma la somma supera la capacità adattativa del sistema.
Gli HERV come “interruttori biologici”
Alcuni ricercatori ipotizzano che gli HERV possano funzionare come:
- sensori evolutivi;
- modulatori immunitari;
- elementi di risposta allo stress;
- regolatori trascrizionali.
In pratica: potrebbero modificare il comportamento cellulare in risposta all’ambiente.
Questo è rivoluzionario
Perché implica che il genoma non è statico, bensì è:
- dinamico;
- regolabile;
- interattivo;
- eco-sensibile.
e gli HERV sembrano essere una delle interfacce tra:
- ambiente;
- immunità;
- epigenetica;
- evoluzione.
Gli HERV come parte della “memoria evolutiva”
Questo è uno dei concetti più affascinanti.
Gli HERV sono tracce di antiche infezioni virali. In un certo senso: il nostro genoma conserva memoria di antiche battaglie biologiche. Queste sequenze potrebbero essere state mantenute perché:
- utili in certe condizioni;
- vantaggiose in alcune risposte immunitarie;
- importanti nello sviluppo;
- coinvolte nell’adattamento evolutivo.
Quindi gli HERV potrebbero essere: antichi strumenti biologici, non semplici “errori genetici”.
Il problema nasce nella modernità biologica
Il nostro organismo si è evoluto in:
- ritmi circadiani naturali;
- alimentazione non industriale;
- esposizione microbica elevata;
- attività fisica costante;
- bassa esposizione chimica artificiale.
Oggi invece convivono:
- infiammazione cronica;
- sedentarietà;
- disbiosi;
- stress continuo;
- ultraprocessati;
- tossici ambientali;
- luce artificiale;
- sonno alterato.
In questo nuovo contesto: sistemi antichi di regolazione potrebbero diventare maladattativi.
Gli HERV come “amplificatori di rumore biologico”
Bellissima metafora usata da alcuni biologi dei sistemi.
Un organismo sano:
- filtra il rumore;
- mantiene omeostasi.
Ma quando i sistemi regolatori si destabilizzano:
- aumenta il “rumore molecolare”;
- aumentano segnali aberranti;
- aumenta trascrizione anomala;
- aumenta infiammazione sterile.
Gli HERV potrebbero contribuire a questo rumore biologico.
Il collegamento con inflammaging
Con l’età:
- diminuisce precisione epigenetica;
- aumenta rumore trascrizionale;
- aumenta attivazione immunitaria;
- aumenta derepressione genomica.
Gli HERV potrebbero essere:
- marker dell’invecchiamento biologico;
- oppure partecipanti attivi.
Un concetto molto moderno: perdita di resilienza
La medicina classica studiava: la malattia conclamata.
La biologia moderna studia sempre più: la perdita di resilienza. Cioè: la riduzione della capacità dell’organismo di:
- compensare;
- adattarsi;
- ritornare all’equilibrio.
Gli HERV potrebbero diventare problematici soprattutto:
- in sistemi poco resilienti.
Perché questo interessa tantissimo la neurologia
Il cervello è:
- immunologicamente delicato;
- metabolicamente costoso;
- molto sensibile all’infiammazione.
Anche piccole alterazioni persistenti:
- microglia attivata;
- citochine croniche;
- stress ossidativo;
- alterata mielinizzazione;
possono nel tempo produrre:
- neurodegenerazione;
- disfunzione cognitiva;
- vulnerabilità neurologica.
Gli HERV potrebbero essere uno dei fattori che mantengono acceso questo “fuoco lento”.
Il legame con microbiota e asse intestino-cervello
Qui il modello contestuale diventa potentissimo. Il microbiota:
- regola immunità;
- produce metaboliti epigenetici;
- controlla permeabilità;
- modula neuroinfiammazione.
Quindi: una disbiosi cronica potrebbe creare il contesto biologico favorevole affinché:
- HERV silenti diventino biologicamente attivi;
- o più immunogenici.
L’aspetto forse più importante
Gli HERV ci stanno insegnando che la distinzione rigida tra:
- self e non-self,
- genetico e ambientale,
- infettivo e autoimmune,
è molto più sfumata di quanto pensassimo.
In sintesi
Quando definiamo gli HERV “modulatori biologici contestuali” intendiamo che:
- il loro effetto dipende dal contesto biologico globale;
- possono essere innocui in equilibrio;
- possono diventare rilevanti in condizioni di vulnerabilità sistemica;
- interagiscono con immunità, microbiota, epigenetica, infezioni e metabolismo;
- probabilmente non “causano” da soli le malattie;
- ma possono amplificare instabilità biologica e perdita di resilienza.
Ed è proprio questa visione sistemica che sta trasformando:
- immunologia;
- neurologia;
- medicina dell’invecchiamento;
- medicina personalizzata;
- nutrizione moderna;
- biologia dei sistemi.
La medicina moderna sta diventando “sistemica”
Per molto tempo la medicina è stata:
- riduzionista;
- iperspecialistica;
- organo-centrica.
Questo approccio ha prodotto risultati enormi:
- antibiotici;
- chirurgia;
- emergenza;
- trapianti;
- genetica;
- terapia intensiva.
Ma ha mostrato limiti enormi nelle:
- malattie croniche;
- autoimmuni;
- neurodegenerative;
- metaboliche;
- sindromi multifattoriali.
Il cambiamento attuale
Oggi molte discipline stanno convergendo:
- immunologia;
- microbiologia;
- epigenetica;
- neuroscienze;
- endocrinologia;
- metabolomica;
- cronobiologia;
- biologia dei sistemi.
Tutte mostrano una cosa fondamentale:
i sistemi biologici sono profondamente interconnessi.
Esempio concreto
Una cattiva alimentazione può:
alimentazione →
microbiota →
permeabilità intestinale →
infiammazione →
immunità →
microglia →
cervello →
umore →
sonno →
ormoni →
metabolismo →
epigenetica →
espressione genica.
Questa è una visione profondamente sistemica.
Un cambio totale di paradigma
La transizione da una medicina riduzionista, iperspecialistica e organo-centrica a una “seriamente olistica” rappresenta un cambio di paradigma necessario per affrontare la complessità della salute umana nel XXI secolo. Questo passaggio non significa abbandonare la scienza, ma integrare le conoscenze molecolari con una visione globale dell’individuo, considerando corpo, mente, spirito e ambiente come un unico sistema interconnesso.
Ecco i pilastri fondamentali di questo cambiamento, basati su un approccio moderno e integrato:
- Dalla Malattia al Paziente (Approccio Biopsicosociale)
La medicina tradizionale tende a trattare l’organo malato o il sintomo, mentre la medicina olistica considera la persona nel suo complesso.
- Malattia vs. Malato: Invece di focalizzarsi solo sul sintomo (es. ipertensione), si indaga lo stile di vita, il contesto emotivo e sociale del paziente.
- Interconnessione: Si riconosce che mente e corpo sono inseparabili; stati d’animo, stress e traumi emotivi influenzano direttamente la salute fisica.
- Partecipazione attiva: Il paziente non è un ricevente passivo di cure, ma parte integrante del processo di guarigione.
- Dalla Specializzazione all’Integrazione
L’iperspecializzazione spesso crea compartimenti stagni, perdendo di vista il “quadro generale d’insieme”. La medicina olistica seria integra le competenze.
- Team multidisciplinare: Il medico collabora con altri professionisti (nutrizionisti, psicologi, esperti di tecniche corporee) per un approccio a 360°.
- Medicina Integrativa: Si affiancano le terapie convenzionali (farmaci, chirurgia) a pratiche complementari (nutrizione, fitoterapia, gestione dello stress) per potenziare la guarigione.
- Medicina dei Sistemi: Si passa da una visione lineare causa-effetto a una visione complessa, dove l’intero è maggiore della somma delle parti.
- Dalla Cura della Malattia alla Promozione della Salute
Mentre la medicina tradizionale agisce spesso dopo l’insorgenza della malattia, quella olistica mira alla prevenzione primaria e al benessere a lungo termine.
- Ricerca delle cause: L’obiettivo è individuare e trattare la causa profonda del malessere, non solo sopprimere i sintomi.
- Stile di vita come cura: Alimentazione, sonno, movimento e gestione dello stress sono considerati i principali strumenti terapeutici.
- Equilibrio energetico: Si valuta l’energia vitale, intesa come stato di vitalità funzionale dell’organismo, spesso trascurata dalla medicina organo-centrica.
Differenze Chiave
| Caratteristica | Medicina Riduzionista/Organo-centrica | Medicina Olistica Seria |
| Focus | Sintomo, organo malato | Persona intera (corpo/mente) |
| Approccio | Meccanicista, specialistico | Sistemico, integrato |
| Paziente | Oggetto passivo di cura | Soggetto attivo (empowerment) |
| Obiettivo | Eliminazione sintomo | Salute globale/Equilibrio |
| Metodo | Diagnostica per immagini/laboratorio | Ascolto, narrazione, diagnostica clinica |
La sfida dell’integrazione scientifica
Una medicina seriamente olistica nel 2026 non deve cadere nella “pseudo-scienza”. Deve basarsi su evidenze, mantenendo il rigore scientifico pur allargando lo sguardo oltre il riduzionismo molecolare. La vera sfida è l’alleanza terapeutica, ovvero costruire un rapporto di fiducia profonda tra medico e paziente.
Questo approccio permette di gestire meglio le malattie croniche, che spesso non trovano risposte soddisfacenti nel solo approccio farmacologico, migliorando la qualità della vita del paziente.
Gli HERV sono un esempio perfetto
Gli HERV mostrano che:
- il genoma dialoga con l’ambiente;
- le infezioni antiche dialogano con immunità moderna;
- microbiota ed epigenetica influenzano l’espressione genica;
- il confine tra genetico e ambientale è sfumato.
Questo è un pensiero molto diverso dalla vecchia idea:
“un gene = una malattia”.
Il termine corretto oggi è spesso:
Medicina dei Sistemi oppure Systems Medicine
È una medicina che studia:
- reti biologiche;
- interazioni dinamiche;
- resilienza;
- adattamento;
- omeostasi;
- vulnerabilità cumulative.
Il concetto di rete
Il corpo non funziona a compartimenti stagni. Esistono assi integrati:
- Asse intestino-cervello
- Asse immuno-metabolico
- Asse neuro-endocrino-immunitario
- Asse microbiota-epigenetica
- Asse mitocondrio-infiammazione
La medicina moderna sta scoprendo che piccole alterazioni diffuse possono produrre grandi effetti sistemici nel tempo.
Attenzione però: non tutto è “olistico”
Qui serve rigore. Il fatto che la medicina stia diventando sistemica NON significa validare automaticamente:
- pseudoscienza;
- medicine prive di evidenze;
- spiegazioni energetiche arbitrarie;
- approcci anti-scientifici.
Il rischio è enorme.
La vera differenza: Olismo scientifico
Si basa su:
- fisiologia;
- immunologia;
- biochimica;
- dati sperimentali;
- reti biologiche misurabili.
Olismo pseudoscientifico
Spesso usa:
- concetti vaghi;
- linguaggio ambiguo;
- causalità non dimostrate;
- semplificazioni eccessive.
La grande rivoluzione moderna
Probabilmente la vera rivoluzione non è:
“tutto è collegato”
ma:
“il contesto biologico modifica profondamente il significato dei fenomeni”.
Questo è enormemente importante.
Esempio pratico
Una stessa predisposizione genetica può:
- restare silente;
- produrre malattia lieve;
- produrre malattia severa;
a seconda di:
- microbiota;
- alimentazione;
- stress;
- sonno;
- infezioni;
- ambiente;
- attività fisica;
- aging;
- esposizioni tossiche.
Concetto di resilienza biologica
La medicina moderna si sta spostando verso: mantenere resilienza del sistema più che semplicemente: sopprimere il sintomo.
Questo cambia molto anche la prevenzione.
L’organismo come ecosistema
Oggi sappiamo che siamo:
- superorganismi;
- meta-organismi;
- ecosistemi biologici.
Non siamo composti solo da cellule umane.
Conviviamo con:
- microbiota;
- viroma;
- micobiota;
- elementi retrovirali endogeni;
- metaboliti microbici;
- segnali ambientali continui.
Il cervello stesso non è “isolato”
Oggi è chiaro che:
- immunità;
- intestino;
- metabolismo;
- microbiota;
- sonno;
- infiammazione;
influenzano profondamente:
- cognizione;
- emozioni;
- neurodegenerazione.
Questo era quasi impensabile decenni fa.
Anche l’epigenetica ha cambiato tutto
L’epigenetica ci ha mostrato che:
- il DNA non è destino fisso;
- l’ambiente modifica l’espressione genica;
- il contesto biologico conta enormemente.
Gli HERV si inseriscono perfettamente in questa nuova visione.
Ma attenzione a non cadere nell’estremo opposto
Non bisogna nemmeno pensare che:
- tutto dipenda dallo stile di vita;
- ogni malattia sia controllabile;
- basti “mangiare bene”.
Esistono:
- genetica forte;
- patologie aggressive;
- fattori casuali;
- limiti biologici reali.
La medicina sistemica non elimina la medicina classica: la integra.
In sintesi
La medicina moderna sta evolvendo verso una forma di:
Medicina Sistemica Integrata che ha molti punti di contatto con il concetto migliore di “medicina olistica”. Ma:
- basata su biologia dei sistemi;
- immunologia;
- microbiota;
- epigenetica;
- neuroscienze;
- metabolomica;
- fisiologia integrata.
Gli HERV, il microbiota e l’epigenetica stanno contribuendo enormemente a questa trasformazione perché mostrano che:
- il corpo è una rete dinamica;
- il contesto biologico è cruciale;
- salute e malattia emergono da equilibri complessi;
- la resilienza dell’organismo conta quanto i singoli fattori patologici.
E probabilmente la medicina del futuro sarà sempre meno:
“una medicina del singolo organo” e sempre più: “una medicina degli ecosistemi biologici integrati”.
Quando:
- le conoscenze sono incomplete,
- i fenomeni sono complessi,
- le correlazioni superano le certezze causali,
si crea inevitabilmente uno spazio dove convivono:
- intuizioni corrette,
- ipotesi plausibili,
- interpretazioni premature,
- e talvolta derive fantasiose.
È successo continuamente nella storia scientifica.
La scienza procede spesso in “zone grigie”
Prima che arrivassero:
- microbiologia,
- immunologia,
- genetica,
- neuroscienze moderne,
molte malattie sembravano:
- misteriose,
- invisibili,
- quasi metafisiche.
Anche concetti oggi solidissimi un tempo apparivano speculativi.
Per esempio:
- il microbiota stesso era quasi ignorato;
- l’asse intestino-cervello sembrava improbabile;
- l’epigenetica era considerata marginale;
- il ruolo dell’infiammazione cronica nelle malattie degenerative era sottovalutato.
Oggi sono campi centrali.
Gli HERV si trovano proprio in questa fase
Gli HERV rappresentano un tipico territorio di frontiera scientifica:
- abbiamo dati reali;
- osserviamo correlazioni forti;
- vediamo plausibilità biologica;
- ma non possediamo ancora un modello completo.
Ed è qui che nasce il rischio duplice.
I due errori opposti
- Negazionismo riduzionista
“Se non è dimostrato completamente, allora non esiste.”
Questo rallenta l’innovazione.
- Espansione speculativa incontrollata
“Gli HERV spiegano tutto.”
Questo porta:
- pseudoscienza,
- allarmismo,
- semplificazioni,
- narrazioni ideologiche.
La vera maturità scientifica sta nel tollerare l’incertezza
È probabilmente una delle cose più difficili per l’essere umano.
La mente umana tende naturalmente a:
- cercare causalità semplici;
- creare narrazioni coerenti;
- riempire i vuoti conoscitivi.
Ma la biologia reale è spesso:
- probabilistica;
- emergente;
- non lineare;
- multilivello.
Ed è qui che la medicina moderna cambia profondamente
La nuova medicina sta imparando a convivere con:
- complessità;
- multifattorialità;
- causalità distribuite;
- reti dinamiche;
- soglie biologiche;
- vulnerabilità sistemiche.
Questo richiede un pensiero molto più sofisticato rispetto al passato.
Un punto filosofico molto interessante
Per secoli la medicina cercava:
“la causa”.
Oggi spesso cerca:
“le condizioni che permettono alla malattia di emergere”.
È una differenza enorme.
Esempio semplice
Una persona può avere:
- predisposizione genetica;
- HERV attivabili;
- microbiota alterato;
- infezione latente;
- stress cronico;
e restare relativamente sana per anni.
Poi un ulteriore fattore:
- infezione,
- trauma,
- invecchiamento,
- alterazione metabolica,
fa superare una soglia critica.
La malattia emerge non da una singola causa, ma dalla perdita di equilibrio del sistema.
Questo cambia anche il concetto di prevenzione
La prevenzione non è più soltanto: evitare il singolo agente.
Diventa: mantenere resilienza biologica del sistema.
La storia della scienza mostra entrambe le cose. Gli HERV probabilmente ci stanno mostrando qualcosa di molto profondo
Forse:
- il genoma è più dinamico del previsto;
- immunità e ambiente dialogano molto più intimamente;
- il confine tra “noi” e “non noi” è biologicamente sfumato;
- molte malattie croniche emergono da reti instabili più che da singole cause.
Ma serve ancora moltissima ricerca.






